الفائدة المتوقعة من هذه الجراحة: إفراز الهرمونات (GLP-1 ، Oxyntomodulin ، Polypeptide YY ، إلخ) التي تزيد من حساسية الأنسولين عن طريق تمرير الطعام مباشرة إلى الجزء الأخير من الأمعاء الدقيقة ، GIP ، الجلوكاجون ، إلخ. تقليل إفراز بعض الهرمونات. سيتم استخدام الأنسولين الذي يتم إنتاجه في الجسم ولكن لا يمكن استخدامه بشكل كافٍ بشكل أكثر كفاءة ، ولن تكون هناك حاجة لأدوية السكري وحقن الأنسولين.
هل هناك أي جراحة استقلابية غير توسط اللفائفي؟
هناك مجموعة متنوعة من التقنيات الجراحية لعلاج مرض السكري واضطرابات التمثيل الغذائي الأخرى ، وكلها تشمل المعدة والأمعاء الدقيقة.
ما هي جراحة داء السكري؟
يُعالج مرض السكري بالحمية والتمارين الرياضية والأدوية. في الحالات التي تكون فيها هذه الأساليب غير كافية ، يمكن أن يتطور تلف مرض السكري الذي يبدأ في الجسم ، وخاصة في الشعيرات الدموية ، إلى فقدان الأعضاء.
قلة قليلة من المرضى يهتمون برياضاتهم ونظامهم الغذائي ويستخدمون أدويتهم بانتظام. العلاج الأكثر نجاحًا وفعالية لمرض السكري من النوع 2 هو طرق الجراحة الاستقلابية التي تم تطويرها وإثبات فعاليتها في السنوات العشر الماضية.
جراحة التمثيل الغذائي ، عن طريق تقليل كمية الطعام المأخوذة وتغيير طريقة نقل الأمعاء أو طرق المرور لبدء امتصاص العناصر الغذائية من الجزء الأخير من الأمعاء بحيث يمكن إطلاق الببتيدات مثل GLP-1 التي يتم إطلاقها في الأمعاء ، مما يوفر نشاطًا أكثر عمل الهرمونات للقضاء على مشكلة مرض السكري.
كيف يتم إجراء جراحة مرض السكري؟
يجب أن يتم اتخاذ قرار الجراحة بقرار مشترك بين المريض والطبيب بعد إجراء الفحوصات والفحوصات التي يقوم بها الأطباء المختصون. يجب إطلاع المريض على التأثير الحيوي للمرض والمضاعفات التي قد تحدث بسبب المرض.
أولاً ، يخضع المريض لفحص وفحص مفصل. يتم تحديد اختيار التقنية الجراحية التي سيتم إجراؤها على المريض وفقًا لمؤشر كتلة جسم المريض. يجب أيضًا إبلاغ المريض بالتفاصيل الفنية. سيحدد الجراح اختيار التقنية بمعلومات مثل مؤشر كتلة جسم المريض وتاريخ المرض والأدوية المستخدمة وجراحات البطن السابقة.
الجراحة هي سلسلة من العمليات التي تُجرى في نفس الجلسة تحت اسم جراحة التمثيل الغذائي. من أجل القضاء على المرض ، يتم تطوير التغيرات الهرمونية لدى المريض من خلال عمليات في الأمعاء والمعدة. في بعض المرضى ، يتم التخلص من السمنة ومرض السكري أيضًا من خلال هذه الجراحة.
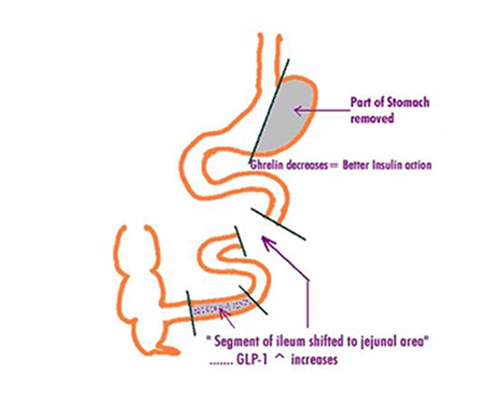
في المرحلة الأولى من العملية ، يوجد قسم في المعدة يسمى القاع ينتج هرمون الجوع المسمى gherline. عندما يتم قطع هذا الجزء وإزالته بإجراء جراحي ، تقل كمية الطعام والرغبة في تناوله ؛ تنتهي مشكلة السمنة وينخفض وزن السكري لكنها لا تنتهي. تدخل المعدة وحده لا يكفي ؛ عند اكتمال عملية المعدة ، من الضروري إضافة الجزء الأخير من الأمعاء الدقيقة ، حوالي مترين ، إلى مخرج المعدة. يوفر إفراز عدد من الهرمونات والببتيدات الخاصة التي تكون فعالة في استقلاب السكر في الجزء الأخير من الأمعاء ، يسمى الدقاق.
بعد الانتهاء من الجراحة ، يفرز الهرمون من الجزء المعني من الأمعاء الدقيقة ، بالنظر إلى الوراء ، ويزيل الضغط على البنكرياس ، ويزيد معدل إفراز الأنسولين ويختفي المرض تمامًا.
من يتم إجراء جراحة مرض السكري؟
جراحة مرض السكري هي عملية يتم إجراؤها لإعادة ترتيب التمثيل الغذائي للأشخاص الذين يعانون من ضعف التمثيل الغذائي بسبب المرض.
يتم إجراء جراحة السكري لمرضى السكري من النوع 2 الذين لم تنضب مخازن الأنسولين لديهم. بعد العمليات ، تخلى 90٪ من مرضانا تمامًا عن الأدوية والأنسولين.
لا يُتوقع من المرضى الذين يعانون من تلف الأنسجة المتقدم والمتأخر الاستفادة من جراحة مرض السكري ؛ لا يمكن إجراء الجراحة.
كم من الوقت تستغرق جراحة التمثيل الغذائي؟
العلاج الجراحي لأمراض التمثيل الغذائي بالطرق المطورة في السنوات الأخيرة يسمى الجراحة الأيضية. تستخدم جراحة السكري وجراحة التمثيل الغذائي المعروفة باسم جراحة السكري أيضًا في علاج أمراض أخرى مثل ارتفاع ضغط الدم والسمنة ومرض السكري من النوع 2 وارتفاع الكوليسترول في الدم. عندما لا تُعالج أمراض متلازمة التمثيل الغذائي أو تُعالج بشكل غير كامل ، فإنها تسبب أمراضًا خطيرة وخسائر في الأعضاء تقلل من جودة حياة الشخص أو تهدد حياته. تزداد معدلات النجاح في علاج جراحة التمثيل الغذائي يومًا بعد يوم. يكون نجاح العلاج أعلى بكثير خاصةً في المرضى الذين لا يعانون من تلف في الأعضاء أو تدمير الأنسجة والذين خضعوا لعملية جراحية مبكرة.
جراحة التمثيل الغذائي ، يتم استخدام العديد من التقنيات الجراحية. يقرر الجراح التقنية الجراحية وفقًا لمعايير مختلفة مثل طول المريض ووزنه ومؤشر كتلة الجسم والعمر ومدة المرض وجراحات البطن السابقة. الهدف الرئيسي في جراحة التمثيل الغذائي هو إفراز المواد التي تنشط إنتاج الأنسولين في البنكرياس عن طريق تحفيز الأمعاء.
يتم إجراء جراحة التمثيل الغذائي بطريقة مغلقة ، بالمنظار عن طريق الدخول من خلال أربعة أو خمسة ثقوب 5 مم و 10 مم. تختلف مدة الإجراء حسب التقنية الجراحية المختارة. اعتمادًا على الطريقة ، قد تستغرق العملية 1 أو 4 ساعات. قد يبقى المريض في المستشفى لمدة 4 أو 5 أيام. في حين أن بعض العمليات الجراحية تقيد الأكل ، فإن بعضها عمليات جراحية تقلل من امتصاص الطعام من الأمعاء.
ما هي مخاطر جراحة داء السكري؟
كما هو الحال مع أي عملية جراحية ، هناك مخاطر عامة في هذه الجراحة. بدأت العملية في عام 2000 وحققت نجاحاً بنسبة 92٪.
. خطر النزيف بعد الجراحة.
نستخدم مميعات الدم ومضادات التخثر لتقليل مخاطر الانسداد وتخثر الدم ، والتي يصعب تشخيصها وعلاجها لدى المرضى. تسبب هذه الأدوية نزيفًا في مواقع الجراحة. على الرغم من معرفة الجراحين لخطر النزيف ، إلا أن سبب استخدام هذه الأدوية هو أنهم يريدون حماية مرضاهم من خطر الإصابة بالانسداد ، وهو أكثر خطورة من النزيف.
. الانسداد الرئوي (جلطة) ؛
بسبب تباطؤ تدفق الدم ، يمكن أن يسبب جلطات من الساقين إلى الرئتين. لهذا ، من الضروري ارتداء الجوارب الضاغطة للمريض وإعطاء الأدوية المضادة للتخثر مثل كليكسان.
. تسرب تفاغر.
تؤثر أمراض مثل السكري والسمنة سلبًا على عملية التئام الجروح وتحدث المضاعفات بشكل متكرر أكثر من مرضى السمنة وغير المصابين بالسكري. بعد العملية قد يكون هناك تسربات وتسريبات من الوصلات المعوية بمعدل 1-2٪ بسبب التئام الأنسجة غير الكامل وغير الكافي. يسمح الكشف المبكر عن التسربات بالتدخل قبل تطور التهاب الصفاق ، والذي يسبب أضرارًا جسيمة لأعضاء البطن الداخلية للمريض. في السنوات الأخيرة ، أدت المهارات والخبرات الجراحية المتزايدة والتطورات في الأجهزة بالمنظار وتقنية الأدوات إلى تقليل احتمالية حدوث تسرب في الجهاز الهضمي لدى المرضى بشكل كبير. مع الاختيار الصحيح للأدوات والمواد المستخدمة في الجراحة والخبرة الجراحية والمهارة والدقة ، يتم تقليل هذه المضاعفات بشكل كبير. بالإضافة إلى ذلك ، فإن الانضباط السلوكي للمريض قبل الجراحة يجعل من الممكن منع بعض المضاعفات. إذا كان المريض يدخن ، يجب عليه التوقف عن التدخين قبل أسبوعين من الجراحة. يفقد المريض 5-10٪ من وزنه باتباع نظام غذائي لمدة أسبوعين قبل الجراحة ، ويزيد من قوة الكبد ، والتي يمكن أن تتمزق بسرعة ، ويعمل الجراح بسهولة أكبر.
خطر الإصابة:
أكثر أنواع العدوى شيوعًا بعد العملية هو انقراض مناطق الرئة المسماة انخماص الرئة واحتمال الإصابة بعدوى في الرئة تسمى الالتهاب الرئوي. يجب على المرضى القيام بتمارين تنفس أعمق لمنع انخماص الرئة بعد الجراحة.
قد يحدث نقص مزمن في الفيتامينات والمعادن على مدى سنوات عديدة. اعتمادًا على التغييرات التي تحدث في مواقع الأمعاء ، قد تحدث مشكلة امتصاص العناصر الغذائية التي يتم تناولها في المستقبل. لذلك ، قد تنشأ مشكلة نقص الفيتامينات والمعادن المختلفة والقيم المنخفضة.
أي مرض السكري له علاج؟
البنكرياس لمرضى السكري من النوع 1 إما لا ينتج الأنسولين الضروري للمرضى للبقاء على قيد الحياة ، أو ينتج القليل جدًا من الأنسولين أو لا ينتج الأنسولين ؛ يتم تنظيم علاج مرضى السكري من النوع الأول من خلال إعطاء الأنسولين المفقود للمريض عن طريق الحقن الخارجي وتنظيم التغذية. تصبح حياة مرضى TYP1 أسهل بكثير مع العلاجات القائمة على قياس ثاني أكسيد الكربون ، حيث يتم تنظيم كمية الأنسولين وفقًا لمحتوى الكربوهيدرات في الأطعمة.
في مرضى السكري من النوع 2 ، يكون هناك نقص في إفراز الأنسولين في الجسم واستخدام الخلايا له. وهي عبارة عن توفير أنماط غذائية للعلاج ، باستخدام الأدوية التي تزيد من حساسية الخلايا لهرمون الأنسولين وتزيد من إفراز الأنسولين ، وتزويد المريض بالأنسولين من الخارج في حالة عدم كفاية هذه الأدوية.
إذا لم يلتزم مرضى السكر بالعلاج الكافي ، وإذا لم يمتثلوا للعلاج اللازم ، فإن ارتفاع السكر في الدم يسبب أمراضًا إضافية يمكن أن تؤدي إلى فقدان الأعضاء بعد فترة ، واعتلال الأعصاب (تلف الأعصاب) ، واعتلال الكلية (تلف في الأعصاب). الكلى) واعتلال الشبكية (تلف قاعدة العين) وانسداد الأوعية الدموية في الأعضاء والقلب ، كما أنه يسبب العديد من الأمراض مثل أمراض الأوعية الدموية.
ما الذي يجب على أولئك الذين خضعوا لجراحة داء السكري من النوع 2 الانتباه إليه؟
من المتوقع فقدان الوزن عند المرضى بعد جراحة السكري من النوع 2. هذا تطور صحي.
أشياء يجب الانتباه إليها ؛
. بعد اليوم الأول بعد العملية ، يمكن لمرضانا البدء في شرب الماء ؛ في اليومين الثاني والثالث ، تضاف الأطعمة السائلة مثل الحساء والكومبوت إلى النظام الغذائي. بشكل عام ، في حالة عدم وجود مشكلة ، يمكن إخراج المريض في اليوم الثالث أو الرابع.
. يجب عدم رفع أشياء ثقيلة في أول 20 يومًا بعد العملية ، مع الحرص على عدم تعرض البطن لضربة.
. بعد الجراحة يمكن للمريض السفر من اليوم العاشر.
. اليوم السابع بعد العملية مناسب للاستحمام.
. من اليوم الأول بعد الجراحة ، يجب القيام بالمشي لمسافات قصيرة في المستشفى لتنظيم الدورة الدموية وتقليل مخاطر الجلطات والانسدادات. من المهم أن تكون نشطًا وألا تبقى ساكنًا لفترة طويلة من أجل تحسين الدورة الدموية ومنع التخثر والانسداد داخل الأوعية.
. تمارين التنفس لها أهمية حيوية لضمان التنفس العميق من الساعات الأولى بعد الجراحة ؛ لا ينبغي إهمال الجمباز التنفسي من أجل تجنب المضاعفات مثل الانسداد المرتبط بالبلغم في الرئتين وانخماص الرئة الذي يسبب الالتهاب الرئوي في جزء من الرئة ويسبب الالتهاب الرئوي.
. أهم شيء يجب مراعاته هو التحكم في الوزن. على الرغم من تحقيق 90٪ من نجاح العلاج الكامل في العمليات الجراحية ، إلا أننا نتوقع ظهور مرض السكري مرة أخرى في بعض مرضانا بسبب تقلص الأنسجة وشيخوخةها في السنوات التالية. في الوقت الحالي ، هناك معلومات إحصائية حول نتائج 15 عامًا للمرضى الذين خضعوا لجراحة التمثيل الغذائي في العالم. ما يقرب من 15-20 ٪ من المرضى الذين تعافوا في فترة 10 سنوات اضطروا إلى استخدام الأدوية مرة أخرى كمرضى السكري من النوع 2.
. هناك حاجة إلى وقت من 1-3 أشهر لضمان السيطرة الكاملة على السكر بعد الجراحة.
هل يمكن لجميع مرضى السكري إجراء “جراحة التمثيل الغذائي”؟
لا ، هناك نوعان من مرض السكري ، النوع الأول والنوع الثاني. داء السكري من النوع الأول يحدث عندما لا ينتج الجسم أي أنسولين. يحدث داء السكري من النوع 2 بسبب عدم قدرة الأنسولين المنتج في الجسم على استخدامه في الخلايا المستهدفة. يتم تطبيق طرق جراحة التمثيل الغذائي فقط على مرضى السكري من النوع 2.
هل يجب أن أعاني من زيادة الوزن لإجراء جراحة التمثيل الغذائي؟
عمليات السمنة لها بعض الفوائد في السيطرة على السكر. جراحات السمنة ليست “جراحة سكر”. ومع ذلك ، فإن حقيقة إجراء جراحة السمنة في وقت أقصر يتم تعريفها بشكل غير صحيح على أنها “جراحة السكر” نظرًا لفائدتها الجزئية في التحكم في السكر. في جراحة التمثيل الغذائي ، تهدف إلى القضاء التام على مرض السكري. الإجراء ليس جراحة السمنة ، ولكن جراحة التمثيل الغذائي. بغض النظر عن وزن المرضى ، يتم اتخاذ قرار الجراحة بالنظر إلى احتياطي الأنسولين. إن إنتاج كمية كافية من الأنسولين في الجسم أمر ضروري للجراحة. يحدد الوزن الزائد فقط اختيار التقنية للجراحة.
ماذا يعني مستودع الانسولين؟
هي قدرة الجسم وكميته على إنتاج الأنسولين في حالة الجوع والشبع. وفقًا لقيم الأنسولين والببتيد C في دم الصيام والشبع لمريضنا ، نفهم ما إذا كان الأنسولين كافياً أم لا ، ونقرر نوع الجراحة.
هل جراحة السكري وجراحة التمثيل الغذائي من نفس النوع من الجراحة؟
جراحة التمثيل الغذائي هي تعريف تم وضعه لتصنيف جميع العمليات الجراحية التي يتم إجراؤها ليس فقط لمرضى السكري من النوع 2 ولكن أيضًا لأمراض التمثيل الغذائي المختلفة. اليوم ، العمليات الجراحية التي يتم إجراؤها على مرضى السكري من النوع 2 من قبل الجمهور تسمى جراحة السكر. .
هل يمكنني إجراء عملية جراحية إذا كانت الاختبارات مناسبة؟
لا يتم إعطاء الأهلية للجراحة فقط مع كفاية تخزين الأنسولين. بالإضافة إلى ذلك ، نتلقى آراء وتقييمات من أطباء مختلفين مثل الجراحين وأطباء القلب وأطباء الغدد الصماء وأطباء التخدير وأطباء الرئة. إذا لم يكن هناك عائق أمام العملية ، يمكنك إجراء العملية على الفور.
ما هي متلازمة التمثيل الغذائي؟
متلازمة التمثيل الغذائي هي تعايش أمراض مثل ارتفاع ضغط الدم والكوليسترول ومقاومة الأنسولين ومرض السكري من النوع 2 وتوقف التنفس أثناء النوم ومرض الكبد الدهني غير الكحولي والنقرس ، والتي تتطور بسبب السمنة.
هل أحتاج إلى تناول فيتامينات مدى الحياة بعد الجراحة؟ في هذه التقنية الجراحية ، لا يتم تقصير الأمعاء ولا يتأثر الامتصاص. ومع ذلك ، بسبب الانكماش الجزئي لقدرة المعدة ، قد يكون هناك نقص في تناول الفيتامينات والمعادن لتلبية الحاجة الكافية. يوصى بإجراء فحوصات المراقبة اللازمة. ومع ذلك ، من غير المتوقع حدوث نقص خطير في الفيتامينات والمعادن مثل جراحات المجازة المعدية. لا يوجد إجراء لتقليل الامتصاص بالجراحة. نوصي مرضانا بتناول الفيتامينات والمعادن لأول 3 أشهر. بعد ثلاثة أشهر تكون الفيتامينات والمعادن الموجودة في الأطعمة التي يتناولونها كافية للمرضى.
كيف يجب أن يكون النشاط البدني بعد الجراحة؟ في الشهر الأول بعد العملية ، نوصي مرضانا فقط بالمشي الرياضي ، والتي يضبطون إيقاعهم وفقًا لأنفسهم. بعد الشهر الأول ، يمكن لمرضانا السباحة وركوب الدراجة وممارسة الرياضة بطريقة لا تفرض الكثير من منطقة البطن. بعد الشهر الثالث ، يمكن لمرضانا أن يبدأوا تدريبات ثقيلة تدريجياً.
كيف يجب أن يكون استهلاك الماء بعد الجراحة؟ نود أن تبدأ في شرب رشفات من الماء حتى في يوم الجراحة. يشكل الماء ¾ من أجسامنا ولا غنى عنه للحياة. بعد العمليات الجراحية لدينا نريد منك شرب ما لا يقل عن 1.5 لتر من الماء يوميًا حتى الشهر الأول ، وزيادتها يومًا بعد يوم لدعم تعافي الجسم ومواصلة الأنشطة الحيوية بطريقة صحية. بعد ذلك يجب أن يكون هدف مرضانا شرب 2-2.5 لتر من الماء بما يتجاوز هذا الرقم.